Ο διαβήτης έχει γίνει, πλέον, επιδημία, με περισσότερους από 422.000.000 ανθρώπους να έχουν καταδικαστεί σε διά βίου φαρμακευτική αγωγή παγκοσμίως. Η επιστήμη προσπαθεί να βρει μια θεραπεία για αυτήν τη χρόνια ασθένεια. Αλήθεια, πόσο κοντά είμαστε σε αυτήν;
Ο διαβήτης είναι η κύρια αιτία τύφλωσης, νεφρικής ανεπάρκειας, καρδιακής προσβολής και εγκεφαλικού επεισοδίου. Ο αριθμός των ατόμων που πλήττονται από όλους τους τύπους διαβητικών διαταραχών είναι, πια, πάνω από τέσσερις φορές υψηλότερος απ’ ό,τι πριν από 40 χρόνια. Αυτή η μάστιγα οδήγησε τον Παγκόσμιο Οργανισμό Υγείας (ΠΟΥ) να θεωρήσει τον διαβήτη «επιδημία», προβλέποντας ότι σύντομα θα είναι μία από τις κυριότερες αιτίες θανάτου παγκοσμίως.
Παρά τον τεράστιο αντίκτυπό του, δεν υπάρχει ακόμα πλήρης ίαση για τον διαβήτη. Οι περισσότερες θεραπείες βοηθούν τους ασθενείς να διαχειριστούν τα συμπτώματα σε κάποιον βαθμό, αλλά οι διαβητικοί εξακολουθούν να αντιμετωπίζουν πολλαπλές, μακροπρόθεσμες επιπλοκές στην υγεία.
Τόσο ο διαβήτης τύπου 1 όσο και ο τύπου 2 επηρεάζουν τη ρύθμιση της ινσουλίνης, μιας ορμόνης που απαιτείται για την πρόσληψη της γλυκόζης από τα κύτταρα, με αποτέλεσμα υψηλά επίπεδα σακχάρου στο αίμα. Με τον καιρό, τα υψηλά επίπεδα σακχάρου επιδεινώνουν τις επιπλοκές της νόσου, ιδιαίτερα στα μάτια, στα νεφρά, στην καρδιά και στα αιμοφόρα αγγεία.
Ενώ ο διαβήτης τύπου 1 είναι μια αυτοάνοση ασθένεια που καταστρέφει τα ινσουλινοπαραγωγά βήτα παγκρεατικά κύτταρα, σε ασθενείς με διαβήτη τύπου 2 αυτά τα κύτταρα εξακολουθούν να λειτουργούν, αλλά το σώμα αναπτύσσει αντίσταση στην ινσουλίνη, ως συνέπεια μιας γενετικής προδιάθεσης, της παχυσαρκίας, της θερμιδικής πρόσληψης και της έλλειψης άσκησης.
Η βιοτεχνολογική βιομηχανία έχει κατανοήσει την ευκαιρία για τεράστιο κέρδος από την ασθένεια και προσπαθεί να αναπτύξει νέες θεραπείες για τον διαβήτη – ή και να επιτύχει την απόλυτη ίαση. Κατά τα τελευταία 50 χρόνια, η διαχείριση και τα αποτελέσματα για τον διαβήτη έχουν αλλάξει δραματικά. Σε ένα πρόσφατο συνέδριο, οι ειδικοί έκαναν μια αναδρομή στο πώς η ζωή έχει αλλάξει τις τελευταίες πέντε δεκαετίες και τι απομένει να αντιμετωπιστεί στις επόμενες πέντε!
Ο τρόπος με τον οποίον μπορούν να παρακολουθούνται τα επίπεδα της γλυκόζης στο αίμα έχει αλλάξει δραματικά τα τελευταία 50 χρόνια, με πολλές μη επεμβατικές μεθόδους να είναι πλέον διαθέσιμες.
Υπάρχουν πράγματα που έχουν συμβεί τα τελευταία 50 χρόνια τα οποία κάνουν σαφώς τη ζωή πολύ καλύτερη για τους διαβητικούς. Υπήρξε μεγάλη αλλαγή -το μεγαλύτερο μέρος της προς το καλύτερο-, αλλά αυτό που οι άνθρωποι θέλουν είναι η απόλυτη ίαση, κάτι που δεν υπάρχει ακόμη!
Η ινσουλίνη
Όταν άρχισε η πρώτη θεραπεία ατόμων με την πάθηση, η μόνη μορφή ήταν η έγχυση ινσουλίνης από ζώο, που συνήθως έπαιρναν από αγελάδες ή χοίρους, η οποία μερικές φορές προκαλούσε ανεπιθύμητες αντιδράσεις. Σήμερα, η ανθρώπινη ινσουλίνη που χρησιμοποιείται παράγεται από μικροοργανισμούς και παραδίδεται μέσω μιας ποικιλίας διαφορετικών συστημάτων, συμπεριλαμβανομένων των αντλιών ινσουλίνης. Υπάρχουν, πλέον, λιγότερες παρενέργειες και κανένας φόβος εξάντλησης των προμηθειών, με μεθόδους παράδοσης που είναι πιο ακριβείς από ποτέ.
Κατά την τελευταία δεκαετία εγκρίθηκαν πάνω από 40 νέα χάπια και ενέσεις για τον διαβήτη. Ωστόσο, η τρομακτική πραγματικότητα είναι ότι η πλειονότητα των ασθενών με διαβήτη τύπου 2 εξακολουθεί να κάνει κακό γλυκαιμικό έλεγχο.
Επίπεδα γλυκόζης
Τα επίπεδα της γλυκόζης μπορούν επίσης να παρακολουθούνται με μεγαλύτερη ακρίβεια. Παλαιότερα, ο έλεγχος του διαβήτη μπορούσε να γίνει μόνο με την ανάλυση των επιπέδων του σακχάρου στα ούρα. Σήμερα υπάρχουν πολλές επιλογές που είναι διαθέσιμες στους ασθενείς, συμπεριλαμβανομένου του μη επεμβατικού τεστ A1C, το οποίο μετρά τα μέσα επίπεδα για πάνω από τρεις μήνες και δείχνει αν ένα άτομο είναι στον σωστό δρόμο ή όχι.

Θεραπείες και έρευνα
Οι μέθοδοι για τη θεραπεία και την παρακολούθηση της διαταραχής έχουν βελτιωθεί για τους ασθενείς και το ίδιο συμβαίνει και με τη συλλογική κατανόηση του διαβήτη, η οποία μοιράζεται σε ερευνητές και κλινικούς γιατρούς. Δίνεται πολύς χρόνος στην έρευνα, με κλινικές και εργαστηριακές μελέτες. Τα τελευταία χρόνια έχουμε δει τα αποτελέσματα 50 χρόνων σκληρής δουλειάς. Σχετικά πρόσφατα, για παράδειγμα, ανακαλύφθηκε ότι η ινσουλίνη που αποστέλλεται στο κεντρικό νευρικό σύστημα δεν επιστρέφει μόνο πίσω στον εγκέφαλο, αλλά επηρεάζει επίσης την παραγωγή γλυκόζης. Ρυθμίζει τις νησίδες των κυττάρων, ώστε να υπάρχει πλήρης συμπόρευση του ενδοκρινικού και του νευρικού συστήματος. Χρειάστηκαν 40 χρόνια για να ανακαλυφθεί αυτό!
Σκεφτείτε, όμως: Τα φάρμακα που χρησιμοποιούμε σήμερα για τη θεραπεία του σακχαρώδους διαβήτη μελετήθηκαν και ανακαλύφθηκαν πριν από 30-40 χρόνια! Και υπάρχουν πολλά περισσότερα από το ένα ή τα δύο που χρησιμοποιούνταν τη δεκαετία του 1970.
Η εν λόγω έρευνα όχι μόνο οδηγεί σε καλύτερη κατανόηση του διαβήτη, αλλά και άλλων συνθηκών. Οι επιστήμονες πιστεύουν τώρα ότι ίσως η μειωμένη δράση της ινσουλίνης στο κεντρικό νευρικό σύστημα να οδηγεί σε συμπεριφοριστικές αλλαγές που βλέπουμε σε ασθενείς με Αλτσχάιμερ.
Μεγάλο βήμα για τη θεραπεία του διαβήτη – και όχι μόνον!
Η μετφορμίνη είναι η βάση της θεραπείας του διαβήτη. Ειδικά όταν λαμβάνεται σε επαρκείς δόσεις (τουλάχιστον 2.000 mg ανά ημέρα), έχει μια ποικιλία επιδράσεων, όχι μόνο στον έλεγχο της γλυκόζης στο αίμα, αλλά και στην πρόληψη καρδιαγγειακών επιπλοκών (εγκεφαλικό επεισόδιο και καρδιακή προσβολή). Για τον λόγο αυτόν, όλες οι κατευθυντήριες γραμμές τη θέτουν ως το καλύτερο φάρμακο έως τώρα.
Η μετφορμίνη χρησιμοποιείται ευρέως και σε άλλες καταστάσεις και νόσους, όπως σε άτομα που είναι υπέρβαρα ή έχουν αμηνόρροια (απουσία εμμήνου ρύσεως) και σε κορίτσια με σύνδρομο πολυκυστικών ωοθηκών. Πιστεύεται, εν γένει, ότι βελτιώνει την κατάσταση της αντίστασης στην ινσουλίνη (φθίνουσα ινσουλίνη), αλλά, στην πραγματικότητα, ο αληθινός μηχανισμός δράσης της δεν είχε γίνει έως τώρα κατανοητός.
Σε ένα άρθρο, που δημοσιεύθηκε στο διάσημο περιοδικό «Nature», οι συγγραφείς αναφέρουν μια σειρά πειραμάτων που πραγματοποίησαν και τα οποία δείχνουν ότι η μετφορμίνη δρα αναστέλλοντας ένα συγκεκριμένο ένζυμο που περιέχεται στο εσωτερικό των μιτοχονδρίων, το οποίο ονομάζεται γλυκεροφωσφορική αφυδρογονάση. Αυτό το ένζυμο είναι ο ακρογωνιαίος λίθος του σχηματισμού του λίπους.
Η έρευνα αυτή είναι πολύ σημαντική, διότι, αν επιβεβαιωθεί, θα ανοίξει τον δρόμο για την ανάπτυξη νέων φαρμάκων, ίσως πιο ισχυρών, καλύτερα ανεκτών και πιο αποτελεσματικών από τη μετφορμίνη. Και αυτό θα είναι ένα μεγάλο βήμα προς τα εμπρός.
Αντιμετωπίζοντας το ανοσοποιητικό σύστημα
Στον διαβήτη τύπου 1, τα κύτταρα που παράγουν ινσουλίνη καταστρέφονται προοδευτικά, μέχρι ο ασθενής να εξαρτάται πλήρως από τις ενέσεις. Η διακοπή της εξέλιξης της νόσου από την αρχή της διαδικασίας θα μπορούσε να διατηρήσει τα κύτταρα και να παράσχει μια θεραπεία για τους ασθενείς οι οποίοι διαγνώστηκαν αρκετά νωρίς.
Αυτός είναι ο στόχος μιας γαλλικής εταιρείας, που διεξάγει κλινική δοκιμή με ανοσοθεραπεία, σχεδιασμένη να σταματήσει τον διαβήτη τύπου 1. Οι ασθενείς που έχουν διαγνωστεί τους τελευταίους έξι μήνες, οι οποίοι εξακολουθούν να διατηρούν κάποια κύτταρα που παράγουν ινσουλίνη, λαμβάνουν θεραπεία η οποία έχει σχεδιαστεί για να αποτρέψει το ανοσοποιητικό σύστημα να καταστρέψει τα συγκεκριμένα κύτταρα που επιτίθενται στα κύτταρα που παράγουν ινσουλίνη. Τα αποτελέσματα αναμένονται φέτος και θα αποκαλύψουν εάν αυτή η δυνατότητα θα γίνει πλήρης θεραπεία!
Μια άλλη εταιρεία, στο Βέλγιο, πρόκειται να ξεκινήσει μια διαφορετική κλινική δοκιμή, με μια ασυνήθιστη προσέγγιση, για να σταματήσει ο διαβήτης τύπου 1. Η εταιρεία χρησιμοποιεί βακτήρια που παράγουν τυρί για να παραδώσει δύο φάρμακα τα οποία διεγείρουν τα ρυθμιστικά Τ-κύτταρα, ώστε να καθοδηγήσουν το ανοσοποιητικό σύστημα να μην επιτεθεί σε κύτταρα που παράγουν ινσουλίνη.
Σε ένα άλλο πείραμα, αναπτύσσεται ένα εμβόλιο για τον διαβήτη τύπου 1, που προορίζεται να καθυστερήσει την πρόοδο της νόσου, ύστερα από έγκαιρη διάγνωση. Η θεραπεία επικεντρώνεται στη μείωση των επιπέδων μιας φλεγμονώδους πρωτεΐνης που πιστεύεται ότι εμπλέκεται σε πολλαπλές αυτοάνοσες ασθένειες, συμπεριλαμβανομένου του διαβήτη τύπου 1, αλλά και του λύκου.
Το τεχνητό πάγκρεας
Η τεχνολογία γύρω από τον διαβήτη έχει κάνει μεγάλα βήματα. Εκτός από το «βιονικό πάγκρεας» (μία αντλία ικανή να παρέχει ινσουλίνη ή γλυκαγόνη, η οποία λειτουργεί με αισθητήρα), μεγάλο μέρος της έρευνας εστιάζεται, πλέον, στο λεγόμενο «τεχνητό πάγκρεας».
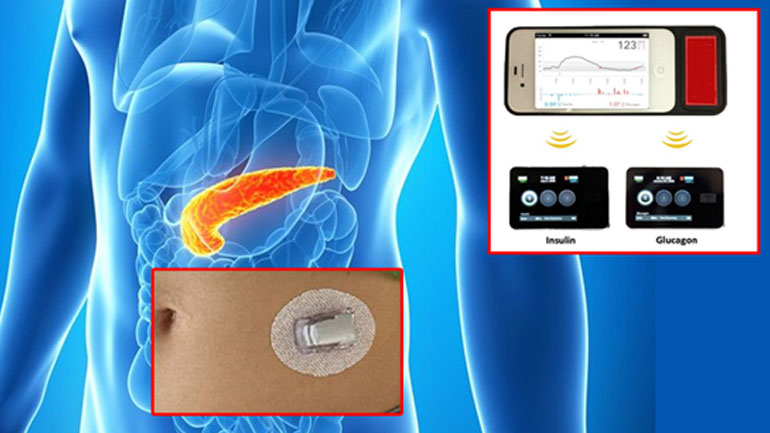
Στην ουσία, πρόκειται για έναν αισθητήρα για τη γλυκόζη που είναι αυτόματα σε θέση να ανιχνεύει το σάκχαρο του αίματος και τον έλεγχο του ρυθμού έγχυσης της αντλίας ινσουλίνης.
Το πρόβλημα είναι ότι, εάν ο αισθητήρας δεν είναι αξιόπιστος, η αντλία μπορεί να κάνει έγχυση πολλής ινσουλίνης, με αποτέλεσμα τη σοβαρή υπογλυκαιμία.
Επιπλέον, μια αύξηση της γλυκόζης του αίματος μπορεί να γίνει αισθητή από τον αισθητήρα σε λίγα λεπτά, ενώ η δράση της ινσουλίνης αργεί τουλάχιστον 30-40 λεπτά, με κίνδυνο, πάλι, τη σοβαρή υπογλυκαιμία.
Ορισμένοι μηχανικοί στην Ιταλία έχουν αναπτύξει μαθηματικά μοντέλα ικανά να προβλέπουν την επίδραση της ινσουλίνης, για να αποφευχθεί η υπογλυκαιμία.
Σε μια νέα μελέτη, που διεξήχθη από το Πανεπιστήμιο της Πάδοβα, στην Ιταλία, οι επιστήμονες παρατήρησαν ορισμένα άτομα με σακχαρώδη διαβήτη τύπου 1 τα οποία είχαν αντλία ινσουλίνης και έναν αισθητήρα για τη γλυκόζη που αλληλοεπιδρούσαν μέσω ενός smartphone (τηλέφωνο). Το ίδιο smartphone στη συνέχεια μετέδιδε τα δεδομένα σε ένα κέντρο ελέγχου, όπου το προσωπικό ήλεγχε την τάση των επιπέδων σακχάρου στο αίμα. Αυτοί οι αισθητήρες και οι αντλίες ινσουλίνης, κατόπιν, τοποθετήθηκαν σε 18 άτομα με διαβήτη τύπου 1 και δοκιμάστηκαν κατά τη διάρκεια της κανονικής ζωής τους, συμπεριλαμβανομένης της φυσικής δραστηριότητας και του δείπνου στο εστιατόριο.
Το σύστημα επέτρεψε μια καλή επίδοση των επιπέδων σακχάρου στο αίμα, μειώνοντας τον κίνδυνο υπογλυκαιμίας. Ο δρόμος έχει, πια, ανοίξει.
Οι προσπάθειες για θεραπεία ή διακοπή του διαβήτη τύπου 1 βρίσκονται ακόμα στα πρώιμα στάδια και αυτές οι προσεγγίσεις δεν θα είναι κατάλληλες για άτομα που έχουν ήδη χάσει τα κύτταρα τα οποία παράγουν ινσουλίνη. Μια λύση θα μπορούσε να είναι η δημιουργία ενός «τεχνητού παγκρέατος» (ένα πλήρως αυτοματοποιημένο σύστημα που μπορεί να μετρήσει τα επίπεδα γλυκόζης και να εγχύσει τη σωστή ποσότητα ινσουλίνης στην κυκλοφορία του αίματος, όπως ακριβώς θα έκανε ένα υγιές πάγκρεας).
Ο διαβήτης τύπου 1 είναι πολύ διαφορετικός από τον τύπου 2. Οι ανάγκες σε ινσουλίνη ποικίλλουν σε μεγάλο βαθμό από τη μία μέρα στην άλλη και δεν υπάρχει τρόπος να γνωρίζουν οι ασθενείς τι χρειάζονται. Οι ερευνητικές ομάδες εργάζονται για την ανάπτυξη ενός αλγορίθμου που μπορεί να προβλέψει με ακρίβεια τις απαιτήσεις σε ινσουλίνη για έναν συγκεκριμένο ασθενή, ανά πάσα στιγμή.
Η αντικατάσταση των ανθρώπων με υπολογιστές θα μπορούσε να κάνει τους ασθενείς να ελέγχουν καλύτερα τα επίπεδα σακχάρων τους και να υποφέρουν λιγότερο από επιπλοκές μακροπρόθεσμα. Μια γαλλική εταιρεία έχει ήδη αποδείξει ότι μόνο ένα μερικώς αυτοματοποιημένο σύστημα, στο οποίο τα επίπεδα σακχάρου στο αίμα μπορούν να παρακολουθούνται ασύρματα, αλλά οι ασθενείς να εξακολουθούν να επιλέγουν ποσότητες ινσουλίνης, μπορεί να μειώσει τις πιθανότητες να φτάσουν σε επίπεδα χαμηλού σακχάρου έως 39%. Η εταιρεία εργάζεται τώρα για την ανάπτυξη ενός πλήρως αυτοματοποιημένου τεχνητού παγκρέατος, σε συνεργασία με το Imperial College, την κοινοπραξία Diabeloop και το πρόγραμμα Horizon 2020.
Στο μέλλον ο διαβήτης θα θεραπεύεται χωρίς ενέσεις
Ενέσεις, σύριγγες… Η ημέρα ενός διαβητικού χαρακτηρίζεται από μια αφθονία σε βελόνες. Σύντομα, όμως, αυτό ίσως αλλάξει, χάρη σε κάποιες καινοτομίες που επεξεργάζονται οι ερευνητές και η βιομηχανία.
Η πρώτη αλλαγή γίνεται στην Ιταλία και λέγεται «GlucoPen». Είναι ένα «memory stick» για τη μέτρηση της γλυκόζης στο αίμα ανώδυνα. Είναι κατοχυρωμένο με δίπλωμα ευρεσιτεχνίας από ερευνητές στο Πανεπιστήμιο της Πίζας, το Εθνικό Συμβούλιο Έρευνας και το Πανεπιστήμιο της Φλωρεντίας.

«Εμπνευστήκαμε από τις προβοσκίδες των κουνουπιών για τον σχεδιασμό μικροβελόνων σε οξείδιο του πυριτίου. Στην πράξη πρόκειται για καθαρό γυαλί, 10 έως 100 φορές λεπτότερο από μια ανθρώπινη τρίχα, το οποίο διαπερνά τα επιφανειακά στρώματα του δέρματος χωρίς να φθάνει τις απολήξεις των νεύρων, με αποτέλεσμα να μην υπάρχει πόνος», εξηγεί ο Giuseppe Barillaro, ένας ερευνητής στο Τμήμα Μηχανικών Πληροφοριών στην Πίζα και συντονιστής του προγράμματος.
Ένα «κλικ» στο καπάκι του στυλό και οι μικροβελόνες αντλούν αίμα από το δέρμα, αλλά όχι τη μικρή ποσότητα διάμεσου υγρού που βρίσκεται στον χώρο μεταξύ των κυττάρων. Σε λίγα δευτερόλεπτα (σύμφωνα με δοκιμές σε τεχνητό δέρμα ή σε ζώα) ο αισθητήρας της γραφίδας μετρά τη γλυκόζη στο αίμα με ευαισθησία συγκρίσιμη με εκείνη των καλύτερων συσκευών.
Η άλλη αλλαγή αφορά στα χάπια ινσουλίνης. Για χρόνια, η ορμόνη σε μορφή ταμπλέτας θεωρήθηκε αδύνατη, γιατί θα την κατέστρεφε το πεπτικό σύστημα προτού δράσει. Δύο εταιρείες, οι οποίες θεωρούνται από το Reuters σαν «τον Δαβίδ και τον Γολιάθ» της φαρμακευτικής βιομηχανίας, παλεύουν σε αυτήν την κατεύθυνση.
Η μία είναι μια μικρή ισραηλινή εταιρεία βιοτεχνολογίας στην Ιερουσαλήμ και η άλλη μια φαρμακευτική βιομηχανία-γίγαντας και ο μεγαλύτερος πωλητής προϊόντων ινσουλίνης. Και οι δύο πιστεύουν ότι έχουν βρει το σύστημα θωράκισης για την ινσουλίνη από τα γαστρικά υγρά. Αν τα καταφέρουν, το χάπι θα μπορούσε να είναι έτοιμο σε λίγα χρόνια.
Αυτό είναι μεγάλη υπόθεση για τους διαβητικούς, αλλά και τη βιομηχανία: Η αγορά για τις θεραπείες κατά του διαβήτη μετρά εκατομμύρια άτομα που υποφέρουν σε όλον τον κόσμο, ενώ τα κέρδη εκτιμάται πως θα ξεπεράσουν τα 40 δισ. δολάρια!
Πηγές: Alessandra Gilardini, «Cell Host & Microbe», Panorama Online, https://labiotech.eu/features/diabetes-treatment-cure-review/, Medical News Today, Diabete Ricerca,
https://www.sciencealert.com/new-breakthroughs-diabetes-research-treatments-2018









